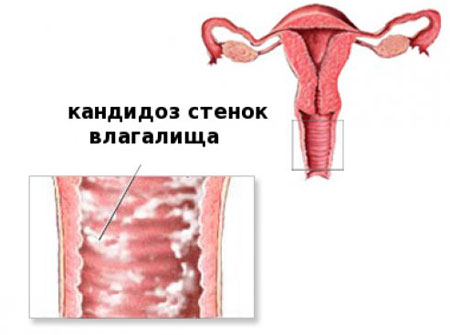
Вульвовагинальный кандидоз — патология, поражающая слизистую оболочку влагалища, вульвы, уретры, промежности под влиянием грибковой инфекции. Это наиболее часто встречающаяся урогенитальная инфекция, встречающаяся у пациенток детородного возраста. Заболевание по распространенности занимает 2-е место после бактериального вагиноза. Код по МКБ-10 – B37.3†.
Нередко диагноз «молочница» женщины ставят себе самостоятельно, к врачу не обращаются, начинают искать лекарственные средства и бесконтрольно их применять. Для одних такое лечение может оказаться эффективным, для других лишь ухудшить состояние.
Диагностировать заболевание должен врач, для назначения лечения требуется проведение пробы на чувствительность к лекарственным препаратам. Проявления опасных венерических заболеваний могут иметь такие же симптомы, как при молочнице. При повторении кандидоза возникает подозрение на ослабление иммунитета.
Классификация
Виды вульвовагинального кандидоза:
- неосложненный (диагностируется на основе жалоб, исследования мазка);
- острый рецидивирующего типа (такая разновидность обнаруживается у 5% женщин, рецидив отмечается ежегодно 4 раза и более, трудно распознать возбудителя с помощью микроскопического исследования);
- тяжелый (развивается при отсутствии эффекта от лечения, требуется индивидуальный подбор лекарственных препаратов).
Кандидоносительство не считается патологией, поскольку у здоровых женщин присутствуют грибы.
Врачи отмечают, что вульвовагинальный кандидоз является одной из наиболее распространенных инфекций среди женщин. По их мнению, основными факторами, способствующими развитию этого заболевания, являются нарушения микрофлоры, ослабление иммунной системы и неправильное использование антибиотиков. Специалисты подчеркивают, что симптомы, такие как зуд, жжение и выделения, могут значительно ухудшить качество жизни пациенток. Важно, чтобы женщины не игнорировали эти признаки и обращались за медицинской помощью. Врачи рекомендуют проводить профилактические меры, включая соблюдение гигиенических норм и правильное питание, чтобы снизить риск возникновения кандидоза. Кроме того, они акцентируют внимание на необходимости индивидуального подхода к лечению, так как каждая пациентка может иметь свои особенности и сопутствующие заболевания.

Причины
Возбудителем вульвовагинита являются грибки рода Кандида. В незначительном количестве они находятся в организме и не представляют опасности. Инфицирование происходит при повышении их концентрации в составе микрофлоры.
Развитию заболевания способствуют:
- частые стрессы;
- переохлаждение, резкая смена климата;
- иммунодефицит;
- неправильное питание;
- беременность, менопауза;
- ношение белья из синтетических материалов;
- аллергические реакции;
- гормональные контрацептивы;
- применение кортикостероидов, цитостатиков, антибактериальных средств;
- несоблюдение гигиенических требований;
- ежедневное использование прокладок, неправильное применение их;
- тяжелые хронические заболевания (туберкулез, сахарный диабет, пневмония и др.);
- инфицированные половые партнеры.
У страдающих вагинальным кандидозом женщин обнаруживают меньше В-лимфоцитов, Т-хеллеров, Т-лимфоцитов, Т-киллеров. Это свидетельствует об ослаблении иммунной системы.
Симптомы
По статистике в течение жизни у 75% женщин наблюдаются хотя бы однажды проявления вульвовагинального кандидоза. У 5% возникает рецидивирующий вульвовагиноз. Заболевание имеет выраженные проявления.
Симптомы следующие:
- жжение (сопровождающее процесс мочеиспускания);
- зуд (усиливающийся при половом контакте, после продолжительной ходьбы, после принятия водных процедур);
- признаки воспалительного процесса (отечность, высыпания, покраснение, раздражение);
- творожистые выделения (белого цвета, по внешнему виду похожи на скисшее молоко);
- боль при половом контакте;
- иногда усиливается половое влечение (в результате раздражения слизистых инфекционными агентами);
- неприятный кислый запах.
У небеременных женщин преобладают жалобы над клиническими проявлениями. В результате гинекологического осмотра заметна кровоточивость слизистых, их гиперемия, отек вульвы, а также покраснение и мацерация на коже. Характерным признаком считаются налеты на слизистой, имеющие серо-белый цвет, с трудом удаляющиеся шпателем.
При беременности заболевание сопровождается аналогичными проявлениями, требует медицинской помощи. Патологический процесс может оказывать влияние на вынашивание беременности, необходимо немедленное обращение к врачу для назначения безопасного лечения.
Хронический кандидоз сопровождается такими же симптомами, но степень проявления отличается. Интенсивность их меньше, может присутствовать лишь один признак. В таких случаях необходимо длительное лечение, направленное на восстановление иммунной системы и микрофлоры.
Вульвовагинальный кандидоз — это распространённая проблема, о которой говорят многие женщины. Многие из них отмечают, что симптомы, такие как зуд, жжение и выделения, могут значительно ухудшить качество жизни. Женщины делятся своим опытом, рассказывая о том, как важно не стесняться обращаться к врачу и искать помощь. Некоторые отмечают, что причиной кандидоза могут быть не только антибиотики, но и стресс, неправильное питание или гормональные изменения. Важно также упомянуть, что многие предпочитают использовать народные средства, однако врачи предупреждают о необходимости комплексного подхода к лечению. Обсуждая эту тему, женщины подчеркивают важность открытости и поддержки друг друга, чтобы снять стигму и повысить осведомленность о проблеме.

Диагностика
Диагноз вульвовагинального кандидоза ставят на основании жалоб, признаков, симптомов и лабораторного исследования.
Из дополнительных методов диагностики используют:
- микроскопию мазков;
- серологические методы;
- световую микроскопию;
- люминесцентную микроскопию.
Подозрение на кандидозную инфекцию возникает при сочетании 3-х симптомов из следующих:
- наличие в мазках мицелия или спор;
- местно — появление признаков воспалительного процесса;
- творожистые выделения;
- зуд.
Существуют критерии диагностики:
- присутствие кандид в мазке по Грамму;
- обнаружение активных дрожжеподобных грибков в выделениях (больше 60%);
- отсутствие запаха;
- уровень кислотности во влагалище (4 – 4,5 рН);
- обнаружение при культуральном исследовании дрожжеподобных грибов.
Последовательность диагностики урогенитального кандидоза:
- микроскопическое исследование мазка;
- культуральный метод;
- иммуноферментный анализ;
- серологические реакции;
- полимеразная цепная реакция.
Лечение
Для эффективного лечения необходимо выполнять условия:
- тщательное соблюдение гигиенических норм;
- укрепление иммунитета;
- отказ от углеводов;
- по возможности отмена лекарственных препаратов (глюкокортикостероидов, антибактериальных средств, цитостатиков).
В случае неосложненного течения назначают лекарственные препараты местно. При рецидивирующем кандидозе требуется комбинированная терапия.
| Острый кандидоз | Хронический кандидоз |
|
|
С целью профилактики:
|
|
Проведенные испытания подтвердили, что пероральный прием Кетоконазола, Итраконазола дает такой же эффект, как местное применение. Пользоваться пероральными средствами проще, но не следует забывать о возможном проявлении токсичности системных препаратов (в частности, Кетоконазола).
При беременности для лечения разрешено применять лишь препараты азола местно. Наибольшую эффективность дает применение Терконазола, Миконазола, Клотримазола в течение 7 дней.
При наличии у половых партнеров дерматита на половом члене или баланита рекомендуется лечение с применением лекарственных средств местно.
Дозировка и длительность применения лекарственных средств подбирается индивидуально, зависит от течения заболевания.

Контроль
После курса лечения требуется контроль микрофлоры влагалища для своевременного предупреждения обострений.
Методы контроля:
- микроскопия мазка;
- при хронической форме контроль результатов осуществляется в течение 3-х менструальных циклов;
- при острой форме контрольное обследование через неделю после проведения курса.
Осложнения
Самолечение увеличивает риск развития осложнений, возможные последствия вульвовагинального кандидоза можно найти на фото в интернете.
Если заболевание не лечить, возникают осложнения:
- хориоамнионит;
- инфицирование новорожденных в процессе прохождения по родовым путям;
- преждевременные роды;
- невынашивание беременности;
- снижение чувствительности интимной зоны;
- бесплодие;
- сужение влагалища;
- развитие бактериальной инфекции из-за снижения иммунитета.
Профилактика
Женщины, проявляющие заботу о собственном иммунитете, меньше подвержены этому заболеванию.
Для предупреждения патологии следует:
- заниматься спортом, закаливать организм;
- употреблять кисломолочные продукты;
- не злоупотреблять мучными и сладкими продуктами, сократить потребление алкогольных напитков;
- соблюдать правила гигиены (носить белье из натуральных материалов, не носить мокрый купальник, чаще менять прокладки).
Впервые возникший вульвовагинальный кандидоз обычно лечится хорошо: после кратковременной терапии наступает улучшение. Специалисты настойчиво советуют полностью пройти весь курс лечения.
Вопрос-ответ
Что такое вульвовагинальный кандидоз и каковы его основные симптомы?
Вульвовагинальный кандидоз — это грибковая инфекция, вызванная избыточным ростом грибов рода Candida, чаще всего Candida albicans. Основные симптомы включают зуд и жжение в области вульвы и влагалища, белые творожистые выделения, покраснение и отек наружных половых органов, а также болезненные ощущения при половом акте.
Каковы основные причины развития вульвовагинального кандидоза?
Основные причины включают дисбаланс микрофлоры влагалища, который может быть вызван антибиотиками, гормональными изменениями, стрессом, ослаблением иммунной системы, а также неправильным питанием и повышенной влажностью. Также риск увеличивается при наличии диабета и при использовании некоторых контрацептивов.
Какие методы лечения существуют для вульвовагинального кандидоза?
Лечение вульвовагинального кандидоза обычно включает противогрибковые препараты, которые могут быть назначены в виде кремов, таблеток или суппозиториев. Важно также соблюдать гигиену, избегать синтетического нижнего белья и ограничить потребление сахара, чтобы предотвратить рецидивы. В случае частых обострений рекомендуется обратиться к врачу для более детального обследования.
Советы
СОВЕТ №1
Регулярно проходите медицинские осмотры и консультации у гинеколога. Это поможет выявить кандидоз на ранней стадии и предотвратить его развитие.
СОВЕТ №2
Обратите внимание на свою диету. Уменьшите потребление сахара и углеводов, так как они могут способствовать росту грибков. Включите в рацион больше пробиотиков, таких как йогурт, чтобы поддерживать здоровую микрофлору.
СОВЕТ №3
Избегайте использования агрессивных моющих средств и ароматизированных гигиенических продуктов в интимной зоне. Это может нарушить естественный баланс и способствовать развитию кандидоза.
СОВЕТ №4
Поддерживайте оптимальную гигиену, но не переусердствуйте. Регулярная, но не чрезмерная гигиена поможет избежать избыточного размножения грибков. Используйте мягкие, неароматизированные средства для интимной гигиены.